











大腸直腸息肉--搞懂症狀與預防,遠離95%腸癌禍首!
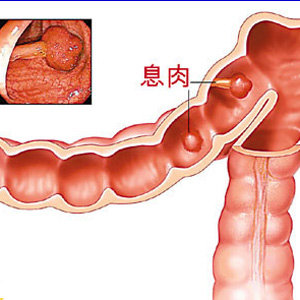
器官內膜所長出來非正常、凸出於平滑表面的組織,就稱為息肉: 名氣最大、最具威脅性的就屬大腸息肉,大腸息肉是變成大腸癌的罪魁禍首。
美國大腸直腸外科學會(American Society of Colon and Rectal Surgeons)指出,大腸息肉通常在例行的健康檢查時被發現,是從大腸、直腸內的黏膜(內襯)出現的異常增生,可能呈現扁平狀,也可能是有柄的突起狀。
大腸息肉可能生長在大腸的任何位置,但大多出現在大腸左側與直腸中。雖然大多數的大腸息肉不會轉變為大腸癌,某些類型則可能是癌前病變的徵兆,因此切除大腸息肉可能會降低罹患大腸癌的風險。
(A)依照病理的變化,分為3種類型,腺瘤型息肉最有癌變可能
.發炎型息肉,良性 。
.增生型息肉,良性 。
.腺瘤型息肉,最有癌變可能性。
(B)好發族群:
年紀、遺傳之外,5種生活習慣要當心
依照流行病學研究,大腸息肉形成的原因主要與遺傳、飲食習慣有關,大致可分類如下:
1、50歲以上
2、有大腸息肉病史或家族史
3、大腸癌家族史
4、高脂肪、紅肉飲食
5、抽菸
6、喝酒
7、體重過重
8、缺乏運動
(C)息肉發生有年輕化趨勢
30歲後超過50%以上大腸有息肉
根據WTO資料顯示:國人大腸癌的發生率世界第一。
台灣癌症基金會一項調查結果發現:
.30歲以上的民眾經息肉篩檢,有高達50%發現息肉
.40到49歲之民眾,更有60%以上發現有息肉
.台灣民眾的息肉發生率有逐漸年輕化的趨勢
(D)及早發現預防大腸癌
95%的大腸癌從腺瘤狀息肉癌變而來
台灣每年約有一萬五千多人罹患大腸癌
.已連續11年蟬聯國人癌症發生人數最高,
.有近95%是腺癌,腺癌是正常的黏膜先發展成腺瘤狀息肉,再逐漸進展成腺癌。
(E)大腸息肉症狀:生活中能發現息肉的發生嗎?
少數出現血便,多數沒有徵兆
(F)如何檢查
高風險族群要提早規劃檢查
.胃鏡、大腸鏡是偵測胃息肉和大腸息肉的利器。
.膠囊內視鏡也可診斷息肉的存在。
.腹部超音波掃描是篩檢膽囊息肉的首選,息肉的大小、數目、位置皆可清楚呈現。
(G)如何治療
檢查就可同時治療
.內視鏡醫療愈來愈進步,大多數切除息肉並不需要外科手術。
.大腸鏡檢查發現息肉時,可同時將息肉切除。
.切割後的息肉加藉病理分析以分辨良性或惡性息肉,作為日後追蹤依據。
.內視鏡息肉切除偶有併發症為出血及腸穿孔,但機率極低。
美國消化系內視鏡醫學會 (American Society for Gastrointestinal endoscopy, ASGE)指出,在大腸鏡檢查時發現的息肉,大部分可以同時完全切除,切除的息肉組織也會再進一步檢查是否有癌變。
息肉切除後,醫師也會根據切除組織的大小、數量、型態等各種因素,決定病患須接受下一次大腸鏡檢查的時間或次數。
《哈佛健康雜誌》也指出,在大腸息肉切除後,減少肉類攝取(特別是加工肉品、醃製的肉類)可能有助降低大腸癌風險,因為研究認為吃較多肉類的人,罹患大腸癌的機率較高。
(H)如何預防
高纖少油炸,常運動多喝水
流行病學研究,現代人的胃腸道息肉是因為食物與消化道接觸的時間拉長有關:
.少吃油膩難消化的食物
.少吃高溫油炸燒烤食物
.少吃醃漬、加工食品
.高纖、多蔬果飲食
.多喝水
.不抽菸
.少飲酒
.維持正常BMI值與腰圍 (女生80公分以下、男生90公分以下) .飯後適度運動,促進腸胃蠕動。
